1. 精原干细胞具有独特的形态学特征,包括圆形或卵圆形的细胞核,核质均匀,核仁明显。
2. 细胞质含有丰富的线粒体、核糖体和高尔基体,表明细胞具有较强的代谢和合成能力。
3. 细胞膜上分布有大量微绒毛,增加与基底膜的接触面积,有利于营养物质吸收。
1. 精原干细胞具有自我更新和分化的能力,自我更新维持精原干细胞库的稳定,分化产生精原细胞。
2. 调控精原干细胞增殖分化的关键因子包括GDNF、LIF、bFGF、SCF等,这些因子通过激活信号通路来维持精原干细胞的动态平衡。
3. 精原干细胞的分化受微环境因素的影响,如基质细胞、生殖细胞的支持细胞等。
1. 精原干细胞具有保持遗传稳定的能力,通过DNA损伤修复机制和表观遗传调控来防止突变的发生。
2. DNA损伤修复通路,如同源重组和非同源末端连接,在维持精原干细胞遗传稳定性中至关重要。
3. 表观遗传调控,如DNA甲基化和组蛋白修饰,影响基因表达,维持精原干细胞的正常分化。
1. 精原干细胞的微环境由塞尔托利细胞、生殖细胞的支持细胞、基质细胞等组成,为精原干细胞的增殖分化提供适宜的条件。
2. 塞尔托利细胞通过分泌营养因子、生长因子和激素来支持精原干细胞的生存和分化。
3. 生殖细胞的支持细胞包围精原干细胞,形成屏障保护其免受有害物质损伤,并调节精原干细胞的凋亡。
1. 精原干细胞的干性维持依赖于多个调控因子和信号通路,包括Notch通路、Wnt通路和Hippo通路。
1. 精原干细胞的研究取得了重大进展,包括体外培养、体外分化和动物模型的建立。
2. 这些技术为研究精原干细胞的生物学特性、遗传稳定性和临床转化提供了强大的平台。
3. 精原干细胞有望用于治疗男性不育症,南宫28娱乐平台如无精症和少精症,以及生殖毒性物质的检测和评价。
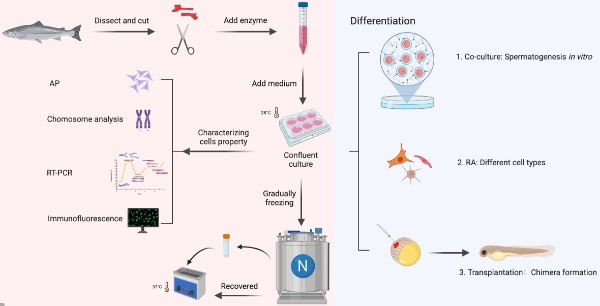
1. 基础培养技术:采用含生长因子和适宜激素的培养基,为精原干细胞提供增殖、分化和成熟所需的微环境。
2. 营养因子优化:探索精原干细胞对特定生长因子的需求,并调节培养基的组成,以增强细胞的增殖、抗凋亡和分化能力。
3. 三维培养体系:建立更贴近生理条件的三维培养体系,如气液界面培养、支架培养等,促进精原干细胞的极化、分化和组装成精原丝。
1. 增殖能力:通过细胞计数、流式细胞仪检测、克隆形成率等指标,评价精原干细胞的增殖能力以及对培养条件的反应。
2. 分化潜能:利用免疫组化、RT-PCR、单细胞测序等技术,检测精原干细胞向精原细胞、精细胞的分化标记物,评估其分化成熟的潜力。
2. 表皮生长因子 (EGF)、成纤维细胞生长因子 (FGF) 和基质金属蛋白酶 (MMPs) 等生长因子已被证明能促进精原干细胞的增殖。
3. 细胞因子,如白细胞介素-6 (IL-6) 和转化生长因子-β (TGF-β),在精原干细胞的存活和分化中起着作用。
2. 层粘连蛋白、纤连蛋白和透明质酸等 ECM 成分调节精原干细胞的附着、迁移和分化。
1. 精原干细胞与支持细胞(如塞尔托利细胞和间质细胞)之间的相互作用对于维持其自我更新和分化至关重要。
3. 精原干细胞与支持细胞的共培养系统已成功用于体外精原干细胞培养和分化。
1. 培养基的成分,如基础培养基、生长因子、抗生素和血清,会影响精原干细胞的培养效率。
3. 培养基中的低氧条件能模拟精原干细胞在睾丸内的微环境,促进其自我更新和存活。
1. 不同类型的培养系统,如黏附培养、悬浮培养和三维培养,会影响精原干细胞的增殖和分化行为。
2. 三维培养系统,如器官芯片和生物支架,可以模拟睾丸的复杂结构,促进精原干细胞的成熟和精子发生。
3. 微流体培养系统提供精确的环境控制和可编程的化学梯度,用于研究精原干细胞的动态行为。
1. 基因编辑技术,如 CRISPR-Cas9,可以修饰精原干细胞中的特定基因,研究其在精子发生中的功能。
2. 表观遗传学修饰,如 DNA 甲基化和组蛋白修饰,调节精原干细胞的自我更新和分化。
1. 染色体异常:如克氏综合征、XXY综合征等,导致性染色体组成的异常,影响睾丸发育和精子产生。
2. 基因突变:如Y染色体上的DAZ基因、CFTR基因突变,导致精子生成缺陷或无精子症的发生。
3. 常染色体隐性遗传:如囊性纤维化、Kallmann综合征,虽不直接影响睾丸,但通过内分泌或其他途径影响精子产生。
1. 激素水平异常:如垂体功能低下、甲状腺功能异常等,导致促性腺激素释放减少,影响睾丸精子发生。
3. 全身疾病:如糖尿病、肝肾功能衰竭等,影响机体整体代谢环境,间接导致精子生成缺陷。
1. 放化疗:用于治疗癌症的放化疗,能破坏睾丸生精细胞,导致暂时性或永久性无精子症。
2. 手术:腹股沟疝修补术、前列腺切除术等手术可能损伤生精管或输精管,影响精子运送。
3. 药物:某些抗生素、抗抑郁药等药物可能会抑制精子生成或影响精子质量。
1. 高温:持续暴露于高温环境,如洗澡水温度过高、桑拿等,会导致睾丸温度升高,影响精子生成。
2. 化学物质:接触某些化学物质,如苯、二噁英等,可能导致精子生成异常或损伤生精细胞。
3. 辐射:电离辐射(如X射线)会破坏生精细胞,导致无精子症或精子质量下降。
1. 抗精子抗体:机体产生针对自身精子的抗体,攻击并破坏精子,导致不育。
2. 自身免疫性疾病:如系统性红斑狼疮、类风湿关节炎等,可能累及睾丸,导致精子生成障碍。
1. 自体精原干细胞:直接从患者自身睾丸组织中提取,避免免疫排斥;但需要患者睾丸存在精原干细胞,且提取过程具有创伤性。
2. 异体精原干细胞:从捐赠者睾丸中提取,可扩大供体来源;但存在免疫排斥风险和伦理争议,且需要长期免疫抑制治疗。
3. 体外诱导多能干细胞(iPSC):从患者体细胞中重新编程生成,避免免疫排斥;但存在基因组不稳定性和分化困难的风险。
3. 精道内显微注射:将精原干细胞注入到附睾或输精管中,减少移植后免疫排斥反应。
1. 细胞外基质支架:为移植的精原干细胞提供合适的微环境,促进植入和分化。
2. 生长因子调控:通过特定生长因子的补充,刺激精原干细胞的增殖、分化和精子生成。
3. 免疫调节:移植后免疫抑制或免疫耐受诱导,降低免疫排斥反应,确保精原干细胞的存活和分化。
1. 精液分析:定期监测移植后精液中精子的数量、质量和活力,评估移植效果。
2. 睾丸活检:通过睾丸活检,观察移植精原干细胞的分化和精子生成的进展。
3. 生育力恢复:最终通过辅助生殖技术,如体外受精或卵胞浆内单精子注射,评估患者的生育能力恢复情况。
1. 动物模型研究:在小鼠和大鼠等动物模型中,验证精原干细胞移植的安全性、可行性和有效性。
2. I/II 期临床试验:已开展少量的 I/II 期临床试验,评估移植自体或异体精原干细胞的安全性,探讨移植时机和方法。
3. 未来前景:正计划开展更大规模的 III 期临床试验,以进一步确定精原干细胞移植治疗无精症的可行性、有效性和长期安全性。
1. 精原干细胞移植涉及人类生殖,存在潜在的伦理问题,包括是否尊重患者的自主意愿、是否利用生殖技术进行非治疗目的的生殖行为、是否涉及国家利益等。
2. 移植后,患者可能通过该技术获得拥有遗传联系的子女,伦理学界针对代际遗传、人工生殖的社会影响、儿童权利及性别选择等伦理问题展开了激烈的讨论。
3. 伦理学家强调,在进行精原干细胞移植之前,应全面权衡利弊,确保尊重患者的权利、保障儿童的利益并遵循社会规范。
2. 移植过程可能存在并发症,如感染、出血、组织损伤等,而且移植后精原干细胞能否正常分化发育还存在不确定性。
2. 在中国,精原干细胞移植属于辅助生殖技术,受《人类辅助生殖技术管理办法》监管,要求医疗机构取得资格认证,并对患者的适应证、伦理问题等进行严格审查。
3. 法律法规旨在保障患者安全、维护社会秩序,并对精原干细胞移植的开展起到规范和指导作用。
1. 精原干细胞移植为无精症患者提供了生育希望,有望成为临床治疗中的重要手段。
2. 随着科学技术的进步,精原干细胞移植的安全性、有效性有望进一步提高,为更多患者带来福音。
3. 未来,精原干细胞移植还可能应用于其他生殖疾病的治疗,如卵巢早衰、多囊卵巢综合征等。
1. 精原干细胞移植是一项昂贵的治疗技术,需要专业的设备、耗材和技术人员。
2. 移植费用因患者情况、治疗方案、不同医疗机构而异,可能给患者带来较大的经济负担。
1. 精原干细胞移植技术的发展对社会观念和伦理道德提出了挑战,需要进行广泛的社会讨论。
2. 移植后,患者可能通过该技术获得拥有遗传联系的子女,这可能会对家庭关系、亲子关系、社会结构等产生深远影响。
1. 精原干细胞移植 (SSC) 术后,患者的生精功能可逐渐恢复,一般需要 9-24 个月,少数患者可延迟至数年。
2. 移植后精子数量和质量会随着时间的推移而提高,部分患者可实现自然受孕。
3. 长期随访数据显示,SSC 治疗后的生育率可维持数年至十几年,但个体差异较大。
2. 常见的并发症包括轻微疼痛、肿胀和伤口感染,通常可通过药物和局部护理得到缓解。
1. 优化体外培养体系,了解精原干细胞的自我更新和增殖机制,提高体外培养效率。
2. 利用基因编辑技术,纠正精原干细胞中的遗传缺陷,为无精症治疗提供新的策略。
3. 探索精原干细胞定向分化为成熟精子细胞的调控机制,为无精症患者提供功能性生殖细胞。
1. 开发有效的精原干细胞移植技术,建立移植后精原干细胞在受体的存活、增殖和分化条件。
2. 研究移植精原干细胞在受体睾丸中的微环境影响,优化移植后精原干细胞的产生和发育。
3. 探讨精原干细胞移植与辅助生殖技术的结合,为无精症患者提供生育希望。
1. 建立高效的精原干细胞冷冻保存体系,为精原干细胞资源的长期保存和利用提供技术保障。
2. 建立精原干细胞遗传资源库,收集和保存不同人群的精原干细胞,为未来无精症治疗和遗传研究提供宝贵资源。
3. 制定相关伦理规范,保障精原干细胞研究和应用的合法性、安全性和公平性。
1. 探索除睾丸外其他组织(如皮肤、脂肪)中精原干细胞的存在,拓展精原干细胞的来源。
2. 研究异种精原干细胞移植的可能性,为跨物种生殖细胞治疗提供新的思路。
3. 评估异种移植的免疫排斥反应和伦理影响,制定安全有效的异种移植策略。
3. 研究环境因素和遗传变异对精原干细胞的影响,为无精症的预防和干预提供靶点。
1. 评估环境污染物和药物对精原干细胞的毒性作用,建立精原干细胞毒性评价体系。
3. 探索精原干细胞在器官再生和组织工程中的应用,为生殖医学和再生医学提供新的途径。
